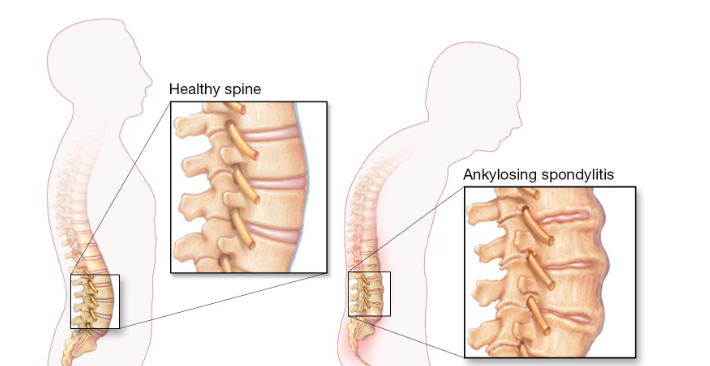
A Espondilite Anquilosante é uma doença inflamatória crônica que afeta principalmente a coluna vertebral e as articulações sacroilíacas (região entre a coluna e a bacia). Com o tempo, pode causar dor lombar intensa, rigidez matinal e até fusão das vértebras (coluna em “bambu”, reduzindo a mobilidade. Essa condição faz parte do grupo das espondiloartrites autoimunes soropositivas.
A avaliação por um Médico de Coluna é fundamental para a melhor definição do tratamento da Espondilite Anquilosante.
O Dr. Juan Aquino é Cirurgião de Coluna Ortopedista e Médico da Dor no Rio de Janeiro. Tem mais de 10 anos de experiência no tratamento de Dor na Coluna realizando consultas presenciais, por Telemedicina, Ondas de Choque mecânico (TOC), Infiltrações em consultório médico, Rizotomia da Coluna e Cirurgias da Coluna em Hospitais de Referência no Rio.
🎥 Se inscreva no Canal do Dr. Juan Aquino no YouTube e tire suas dúvidas com vídeos semanais explicativos, objetivos e fáceis de entender sobre a saúde da coluna.
Ligue agora e faça o seu acompanhamento com um médico referência em intervenções para a Espondilite Anquilosante!
Confira os depoimentos dos seus pacientes.






🎥 Acesse o Canal do Dr. Juan Aquino no YouTube e tire suas dúvidas com vídeos explicativos, objetivos e fáceis de entender sobre a saúde da coluna.
Sintomas mais comuns da Espondilite Anquilosante
- Dor nas Costas persistente ao acordar que melhora ao longo do dia
- Rigidez Matinal que melhora com o movimento
- Fadiga Intensa
- Inflamação Ocular (uveíte)
- Dores nas Articulações Periféricas ( Poliartralgia nos joelhos, tornozelos, ombros)
Se você tem dor lombar crônica antes dos 45 anos, fique atento: o diagnóstico precoce é essencial para controlar a progressão da doença.
Como é feito o Diagnóstico?
O diagnóstico da espondilite anquilosante envolve exame clínico, exames laboratoriais (como o marcador genético HLA-B27) e exames de imagem, como raio-X ou ressonância magnética das sacroilíacas e da coluna, aonde podemos identificar a coluna em “bambu”devido fusão das vértebras.
Tratamento da Espondilite Anquilosante
O tratamento da Espondilite Anquilosante é Clínico, realizado pelo Reumatologista, individualizado e visa aliviar os sintomas, reduzir a inflamação e preservar a função da coluna. As abordagens mais utilizadas incluem:
- Medicamentos anti-inflamatórios (AINEs e Corticóides)
- Imunobiológicos (como anti-TNF e anti-IL-17)
- Fisioterapia personalizada
- Atividade física regular, como caminhada, pilates e alongamentos
Além disso, em alguns casos, podem ser indicados:
- Infiltrações Guiadas por Imagem nas articulações sacroilíacas ou regiões da coluna com inflamação ativa, para alívio rápido da dor
- Rizotomia por Radiofrequência, um procedimento minimamente invasivo que “desliga” temporariamente os nervos que transmitem a dor crônica por 1 a 3 anos, especialmente útil em casos de dor persistente na região lombar ou sacroilíaca
Esses procedimentos são seguros, eficazes e podem ser combinados com o tratamento clínico para melhorar a qualidade de vida do paciente com Espondilite Anquilosante.
Se esse conteúdo foi útil, compartilhe!
🎥 Se inscreva no Canal do Dr. Juan Aquino no YouTube e tire suas dúvidas com vídeos semanais explicativos, objetivos e fáceis de entender sobre a saúde da coluna.
A avaliação por um Médico de Coluna é fundamental para a melhor definição do tratamento da Espondilite Anquilosante.
O Dr. Juan Aquino é Cirurgião de Coluna Ortopedista e Médico da Dor no Rio de Janeiro. Tem mais de 10 anos de experiência no tratamento de Dor na Coluna realizando consultas presenciais, por Telemedicina, Ondas de Choque mecânico (TOC), Infiltrações em consultório médico, Rizotomia da Coluna e Cirurgias da Coluna em Hospitais de Referência no Rio.
Ligue agora e faça o seu acompanhamento com um médico referência em intervenções para a Espondilite Anquilosante!
Confira os depoimentos dos seus pacientes.






🎥 Acesse o Canal do Dr. Juan Aquino no YouTube e tire suas dúvidas com vídeos explicativos, objetivos e fáceis de entender sobre a saúde da coluna.
Saiba mais:
Escoliose – Entenda Causas, Sintomas, Diagnóstico e 3 Tratamentos
Tudo sobre Hérnia de Disco: Causas, Sintomas, Exames e 3 Tratamentos
Dor no Ciático, Ciatalgia, Ciática: Causas, Sintomas e 3 Tratamentos
Fratura da Coluna Vertebral: Causas, Sintomas, Exames e 2 Tratamentos Corretos
Cirurgia de Endoscopia da Coluna ou Video-Cirurgia: O Que é? Quando fazer?
Rizotomia da Coluna: Tudo sobre o Que é, Quando Fazer, 4 Benefícios e Riscos
Referências:
- Sociedade Brasileira de Coluna (SBC) – https://www.coluna.com.br
- Instituto Nacional de Traumatologia e Ortopedia (INTO) – https://www.into.saude.gov.br
- Sociedade de Coluna da Europa (EUROSPINE) – https://www.eurospine.org
- Sociedade de Coluna Norte Americana (NASS) – https://www.spine.org
- Sociedade de Coluna International (AO Spine) – https://www.aofoundation.org/spine
Livros:
- Benzel’s Spine Surgery. 4th Edition – Michel Steinmetz, Edward Benzel. Elservier, 2017
- O Exame Físico em Ortopedia. Barros Filho TEP – São Paulo: Sarvier
- Neuroanatomia Funcional – Machado, A. Livraria Atheneu, 2000. 3a Edição
Artigos:
1. 2019 Update of the American College of Rheumatology/Spondylitis Association of America/Spondyloarthritis Research and Treatment Network Recommendations for the Treatment of Ankylosing Spondylitis and Nonradiographic Axial Spondyloarthritis. Ward MM, Deodhar A, Gensler LS, et al. Arthritis & Rheumatology (Hoboken, N.J.). 2019;71(10):1599-1613. doi:10.1002/art.41042.
2. Axial Spondyloarthritis. Sieper J, Poddubnyy D. Lancet (London, England). 2017;390(10089):73-84. doi:10.1016/S0140-6736(16)31591-4.
3. Joint Together: The Etiology and Pathogenesis of Ankylosing Spondylitis. Xiong Y, Cai M, Xu Y, et al. Frontiers in Immunology. 2022;13:996103. doi:10.3389/fimmu.2022.996103.
4. Osteoimmunological Insights Into the Pathogenesis of Ankylosing Spondylitis. Liu L, Yuan Y, Zhang S, Xu J, Zou J. Journal of Cellular Physiology. 2021;236(9):6090-6100. doi:10.1002/jcp.30313.
5. Ankylosing Spondylitis: An Autoimmune or Autoinflammatory Disease?. Mauro D, Thomas R, Guggino G, et al. Nature Reviews. Rheumatology. 2021;17(7):387-404. doi:10.1038/s41584-021-00625-y.
Compartilhe esse conteúdo nas suas Redes Sociais:

